Les premiers essais sur l’humain d’un “traitement fonctionnel" pour le diabète de type 1 sont concluants
Deux nouvelles études rapportent les résultats d’un essai clinique historique sur le diabète de type 1 chez l’humain, testant la sécurité et l’efficacité d’un dispositif implantable contenant des cellules souches conçues pour se transformer en cellules sécrétrices d’insuline (cellules bêta). L’implant expérimental s’est révélé sûr, bien toléré et modérément efficace, offrant des signes prometteurs qu’avec une optimisation supplémentaire, le traitement pourrait présenter aux diabétiques une « guérison fonctionnelle. »
En 2017, des chercheurs ont donné le coup d’envoi d’un essai clinique de phase 1/2 sur l’humain testant un implant expérimental conçu pour remplacer les cellules d’insuline manquantes chez les diabétiques de type 1. Le dispositif a été décrit comme un « traitement fonctionnel » du diabète de type 1. Cela signifie qu’il ne s’agit pas d’un traitement direct, qui s’attaque aux racines auto-immunes de la maladie, mais qu’il aide l’organisme à maintenir un taux de glycémie normal en compensant les cellules productrices d’insuline manquantes.
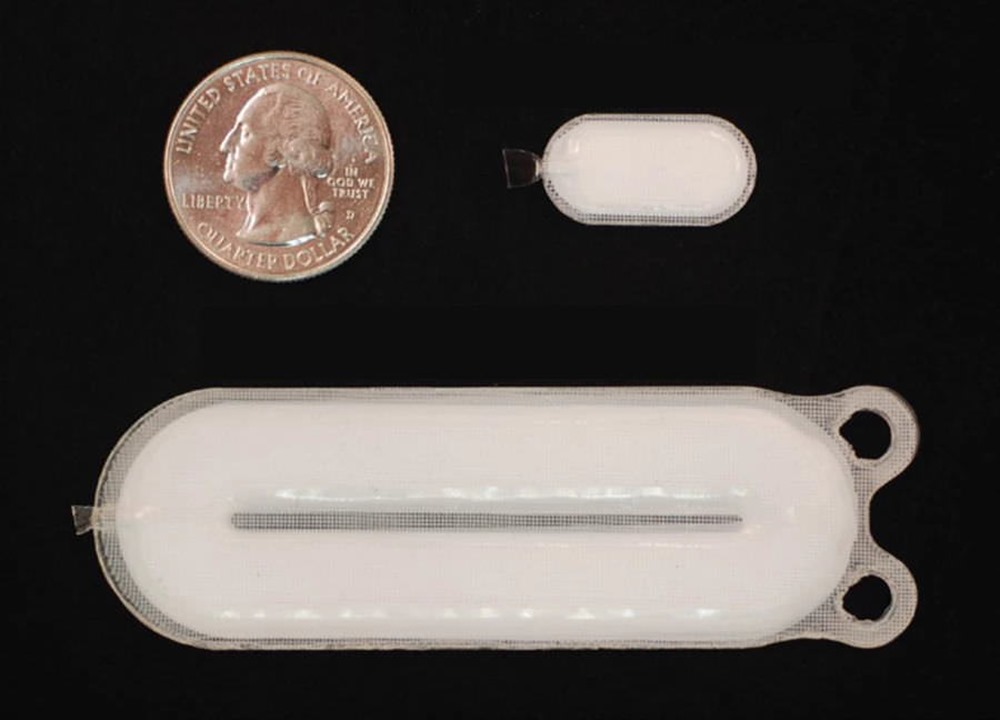
Image d’entête : en plus du dispositif principal (en bas), l’essai consiste à implanter aux patients des implants « sentinelles » plus petits qui seront retirés après un certain temps afin de mesurer la croissance des cellules souches. (Viacyte)
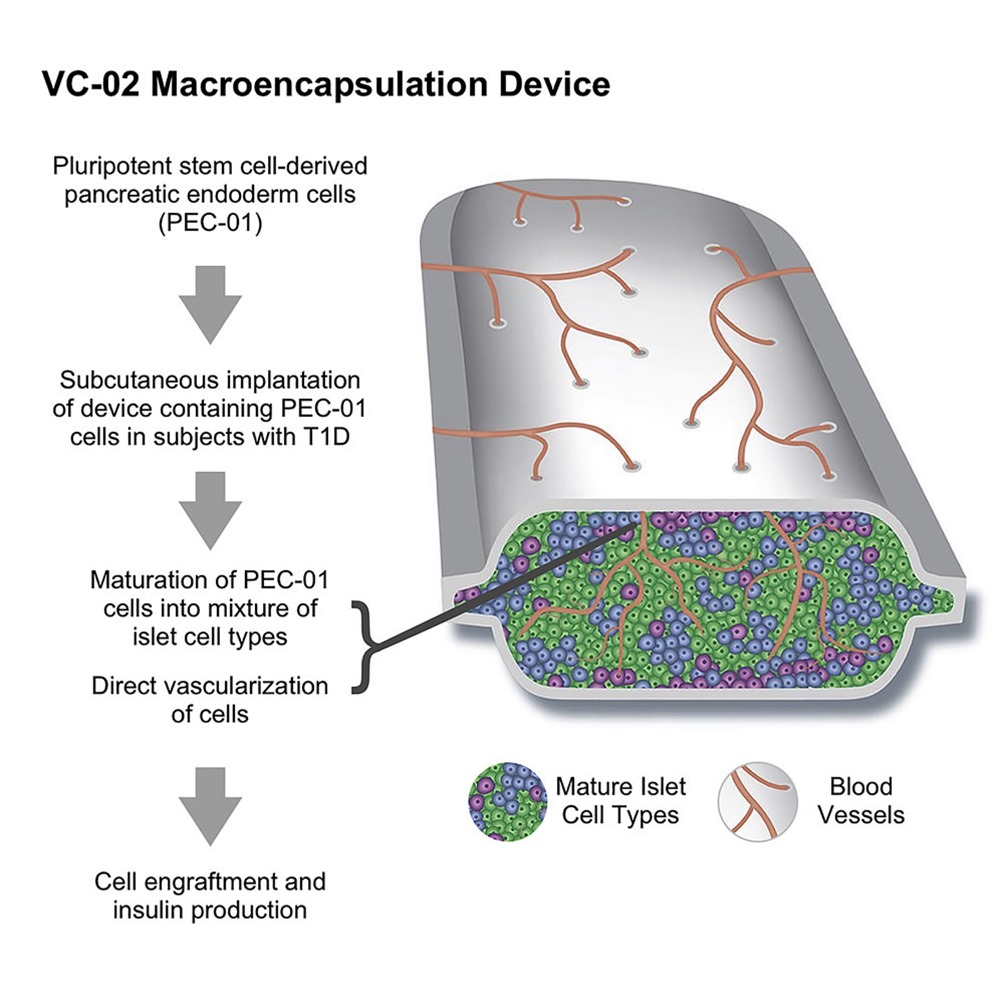
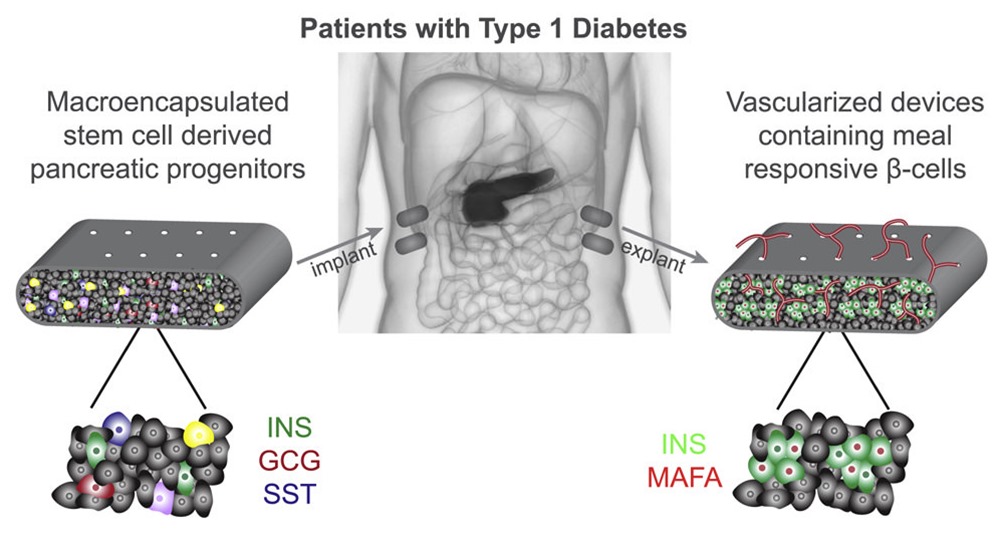
Le traitement fait suite à des expériences antérieures de transplantation de cellules d’îlots de Langerhans fonctionnelles provenant de donneurs chez des patients atteints de diabète de type 1. Au lieu de s’appuyer sur des cellules de donneurs, le nouveau dispositif utilise des cellules souches pluripotentes (CSP) humaines modifiées pour se développer en cellules pancréatiques.
Les cellules souches sont chargées dans un dispositif et implantées chez les patients diabétiques. On espère ensuite que ces cellules arriveront à maturité dans l’organisme et deviendront un tissu d’îlots de Langerhans comprenant les cellules bêta qui produisent l’insuline en cas de besoin.
Résumé graphique des deux études. (A.M. James Shapiro et col./ Cell Reports Medicine)
(Adam Ramzy et col./ Cell Stem Cell)
Selon Howard Foyt, de ViaCyte, la société qui travaille sur cette nouvelle approche :
La présente étude démontre définitivement pour la première fois à notre connaissance, chez un petit nombre de sujets humains atteints de diabète de type 1, que les cellules progénitrices pancréatiques dérivées de la CSP ont la capacité de survivre, de se greffer, de se différencier et de se développer en cellules d’îlots humains lorsqu’elles sont implantées par voie sous-cutanée.
Les nouvelles études portent sur les 26 premiers patients traités avec le dispositif. Lors du suivi d’un an après l’implantation, la cohorte a passé en moyenne 13 % de temps supplémentaire dans une fourchette de glycémie saine et les besoins en insuline ont été réduits de 20 % en moyenne.
Ces résultats indiquent que le dispositif fonctionne, mais il n’est pas certain qu’il génère des améliorations de la glycémie cliniquement significatives. David Thompson, un chercheur du centre du diabète de l’hôpital général de Vancouver au Canada qui a participé à l’essai, explique que le traitement est actuellement en cours d’amélioration afin de trouver des moyens de délivrer des volumes plus importants de CSP et d’obtenir potentiellement de meilleurs résultats.
Selon David Thompson :
En raison de ce succès initial, nous implantons maintenant un plus grand nombre de cellules chez d’autres patients et nous espérons que cela permettra de réduire considérablement, voire d’éliminer, la nécessité pour les patients de prendre des injections d’insuline dans un avenir proche.
L’autre problème qui devra être surmonté avant que le traitement ne soit largement disponible est la nécessité d’accompagner le dispositif de médicaments immunosuppresseurs constants. Les premières recherches ont montré que sans inhiber le système immunitaire, le corps humain rejette rapidement le dispositif implanté. Les seuls effets indésirables graves détectés dans cet essai préliminaire sur l’humain étaient dus au traitement immunosuppresseur accompagnant l’implant.
Commentant ces nouvelles études, les chercheurs en diabétologie Eelco de Koning et Françoise Carlotti qualifient les nouveaux résultats d’étape importante, tout en soulignant un certain nombre de questions auxquelles il faudra répondre au fur et à mesure des essais.
Quel est le meilleur endroit dans le corps pour implanter le dispositif ? Combien de temps ces cellules restent-elles viables et produisent-elles de l’insuline ? Le traitement nécessitera-t-il un traitement médicamenteux immunosuppresseur à vie pour être viable et quel est le profil de sécurité à long terme ?
Selon les Drs De Koning et Carlotti, il faudra peut-être encore plusieurs années avant que le traitement ne soit utilisé en clinique générale, mais ces premiers résultats d’essais cliniques indiquent des moyens prometteurs de cibler le diabète de type 1 à l’avenir.
Selon Koning et Carlotti :
La démarche clinique vers une mise en œuvre à grande échelle de la thérapie de remplacement des îlots de Langerhans dérivés de cellules souches pour le DT1 sera probablement longue et sinueuse. D’ici là, la transplantation de pancréas et d’îlots de donneurs restera une option thérapeutique importante pour un petit groupe de patients. Mais un jalon a été posé. La possibilité d’un approvisionnement illimité en cellules productrices d’insuline donne de l’espoir aux personnes vivant avec un DT1. Une ère d’application clinique de la thérapie innovante de remplacement des îlots de Langerhans dérivés de cellules souches pour le traitement du diabète a enfin commencé.
Les deux études publiées dans Cell Stem Cell : Implanted pluripotent stem-cell-derived pancreatic endoderm cells secrete glucose-responsive C-peptide in patients with type 1 diabetes et dans Cell Reports Medicine : Insulin expression and C-peptide in type 1 diabetes subjects implanted with stem cell-derived pancreatic endoderm cells in an encapsulation device. Présentées sur le site de l’Université de Colombie-Britannique : Stem cell-based treatment produces insulin in patients with Type 1 diabetes et sur le la société ViaCyte : ViaCyte’s Stem Cell-Derived Treatment for Type 1 Diabetes Shows Promising Results in Two Published Studies.